大腿骨頸部骨折
2025/10/24
2.原因・発症メカニズム
(1)解剖学的位置・力学的背景
大腿骨は人体でもっとも長く、かつ強い骨のひとつです。
その上端部には「骨頭(こっとう)」と「頸部(けいぶ)」があり、骨頭は股関節を構成する寛骨臼(かんこつきゅう)にはまり、頸部が骨頭と大腿骨幹部(だいたいこつかんぶ)をつなぐ細長い部分となります。
この頸部の部分は構造的に細く、かつ股関節からの荷重や転倒時の衝撃が集中しやすいため、骨折しやすい“弱点”となります。
(2)リスク因子と誘因
高齢化・骨粗鬆症:加齢に伴って骨密度が低下し、骨の強度が弱まります。特に閉経後の女性では、ホルモン変化による骨量の減少が顕著です。
骨密度が低下した状態(骨粗鬆症)は、転倒などの軽微な外力でも骨折を起こしやすくなります。
転倒・つまずき・外傷:典型的には、立った状態から尻もちをついたり、階段や段差の踏み外し、滑ったり転倒したりすることで発症します。
特に高齢者では、バランス機能の低下・筋力低下・環境因子(床の段差・滑りやすい床)などが重なり、転倒リスクが上昇します。
骨折部位の血流・構造的脆弱性:頸部骨折では、骨頭への血流を供給する血管(例:大腿回旋動脈枝など)が損傷されることで、骨癒合が困難となったり骨頭壊死(骨頭の血流障害による壊死)を起こす危険性があります。
(3)発症機序
転倒や外力が頸部に加わる → 骨の強度が低下している場合、頸部に亀裂(ひび)が生じることもある(X線で明確に写らないことも) → 完全な骨折へ移行することがある。
骨折が起こると、荷重を支えることができず、脚に体重をかけられなくなったり、歩行不能になったりします。さらに、骨片のずれ(転位)が起これば血流・構造面で障害が大きく、治療・予後ともに困難になります。
3.症状・所見
(1)主な症状
股関節(そけい部~脚の付け根)・大腿部(太もも)に鋭く持続する痛み。
体重をかけて脚を動かせない・立てない・歩けない。多くの場合、転倒直後にその場で動けなくなることが多い。
骨折側の脚が外旋(つま先・膝が外側を向く)し、脚の長さが短縮して見えることがある。
腫れ・打撲・内出血(あざ)を伴うことも。
(2)身体所見・画像所見
触診で骨折部位の圧痛・脚を動かそうとすると強い痛み。
X線(レントゲン)では、骨折線・転位・骨片のずれ・骨頭との関節関係の変化が確認されます。亀裂骨折等でX線で明らかでない場合はMRIやCTが用いられます。
典型例では、脚が外旋し、短縮している所見。歩行不能・荷重不能の所見。
(3)重篤性・緊急性
この骨折は、単なる骨折以上に高齢者の機能低下・寝たきり・認知症の進行と関連し、発症後の早期対応が極めて重要です。
4.分類・病型
骨折のタイプ・状態・転位の有無等によって、治療方針・予後が大きく変わるため、分類が重要です。以下、代表的なものを紹介します。
(1)部位による分類
頸部(関節包内)骨折:大腿骨の骨頭と骨幹をつなぐ「頸部」で起こる。血流障害を起こしやすく、癒合が困難なことがあります。
転子部・遠位近接部(関節外)骨折:頸部よりも下側、股関節近くの「転子部」で起こる骨折。比較的癒合しやすいが、受傷時の衝撃が大きく全身状態への影響も大きくなりがち。
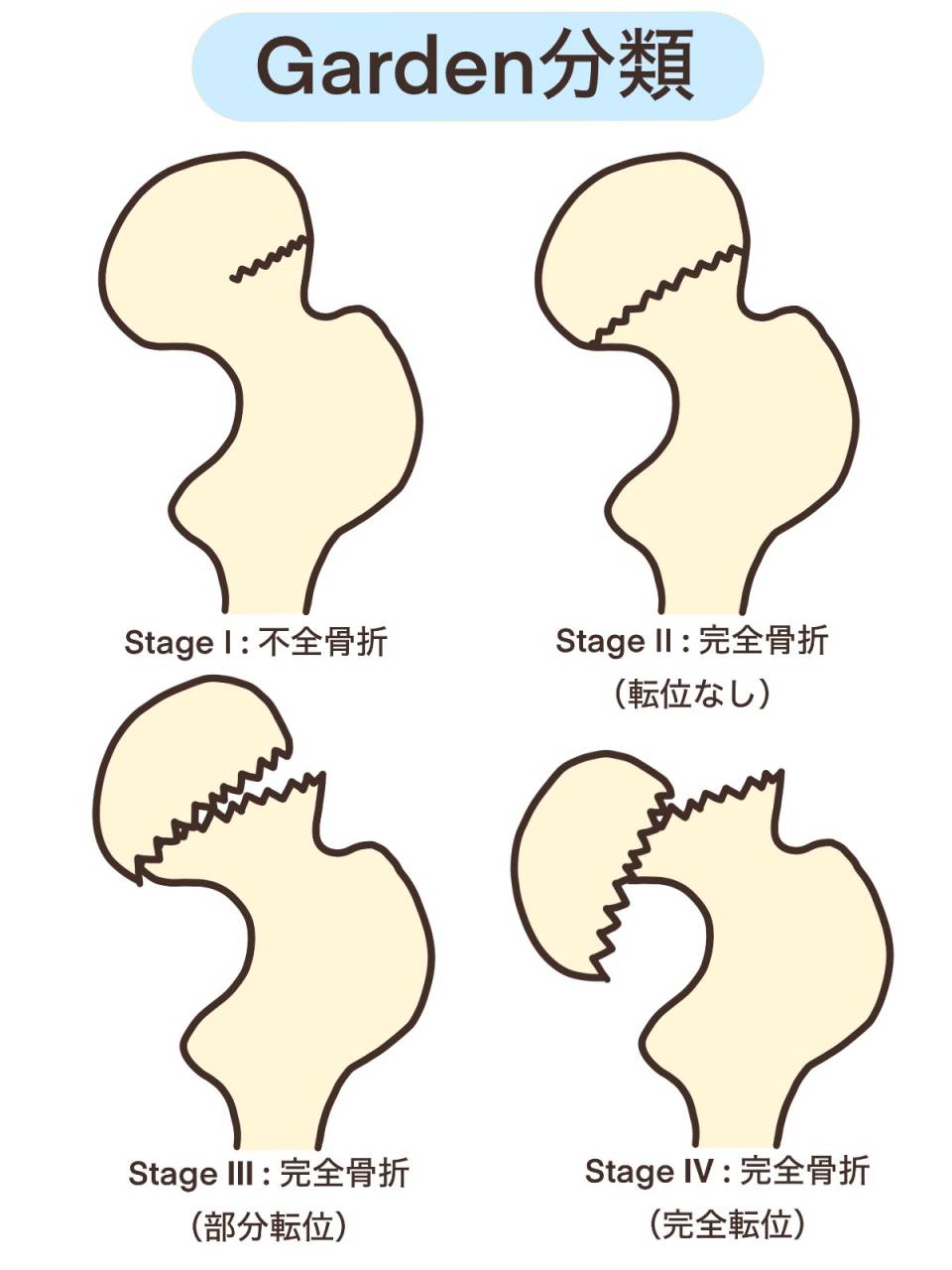
(2)頸部骨折の代表的分類「ガーデン分類」
この分類は、転位の程度と骨折の安定性を評価するものです。
型状態備考
I型不完全骨折、転位無または極めて少ない外反変形あり得る
II型完全骨折、転位なし比較的安定型と考えられる
III型完全骨折、部分転位あり不安定性が増す
IV型完全骨折、完全転位血流障害・骨壊死リスクが高い
ただし、実際には観察者間の一致率が低いという報告もあります。
5.治療
(1)保存療法(手術を行わない選択)
転位がほとんどなく、患者の全身状態・手術リスクを考慮して保存療法が選ばれることもあります。
安静による荷重制限・ベッド上療養・装具療法等。
ただし、頸部骨折は血流障害のリスク・癒合不良のリスクが高いため、保存療法では長期間の臥床・筋萎縮・寝たきり・認知機能低下のリスクが高まります。
(2)手術療法
多くの場合、手術が第一選択となります。特に高齢者で転位のある骨折・早期歩行が求められる場合は手術が推奨されます。
主な手術法は以下の通りです。
内固定術(骨接合術):金属スクリュー・プレート・ネイルなどを用いて骨片を整復・固定する方法。転位の少ない若年者・活動性の高い中年者などで選ばれることがあります。
人工骨頭置換術/人工股関節全置換術:骨頭の血流障害・壊死が予測されるケース、または高齢で歩行回復を速やかに図る必要がある場合などに、骨頭部分を人工物に置き換える方法。
6.合併症・予後
(1)合併症
骨頭壊死:特に頸部骨折で血流が遮断された場合に生じやすく、将来的に関節変形・偽関節(骨が付かない状態)を引き起こす可能性があります。
偽関節・遅延癒合:骨折が治りにくい・癒合まで時間がかかるケース。特に不安定型・転位大・骨粗鬆症例でリスク高。
深部静脈血栓症(DVT)・肺塞栓症:長期臥床・歩行制限の状態では血流が滞りがちで発生リスクが増します。
感染症・創部トラブル:手術を伴うためリスクあり。
筋力低下・廃用性萎縮・褥瘡(床ずれ)・肺炎など臥床合併症。特に高齢者では、骨折を契機に要介護状態へ移行することが少なくありません。
(2)予後・機能回復
歩行機能の回復には個人差が大きく、転位少・手術適切・リハビリ良好な例では自立歩行へ戻ることもありますが、必ずしも元のレベルに戻るとは限りません。
日常生活動作(ADL:Activities of Daily Living)や歩行能力が骨折前の状態から低下してしまうケースが多く、寝たきり・要介護状態へ移行する一因となっています。
(3)予後を良くするための鍵
早期の手術・早期荷重開始・適切なリハビリテーション
骨粗鬆症の適切な治療・転倒予防・筋力低下予防
全身の健康状態(栄養・心肺機能・認知機能)の維持
7.予防・管理
骨折を防ぎ、起きてしまった場合でも後遺障害を軽くするためには、以下のような対策が重要です。
(1)骨粗鬆症対策
定期的な骨密度検査を行い、骨粗鬆症の有無・進行を把握する。
カルシウム・ビタミンDの摂取(食事・サプリメント)および骨粗鬆症治療薬(ビスホスホネート・デノスマブ・テリパラチドなど)を検討。
適度な運動(筋力トレーニング・バランス訓練・ウォーキング)により骨への荷重刺激を与え、骨の強化を図る。
喫煙・過度の飲酒・飲薬(長期ステロイド)など骨質を低下させる因子を避ける。
(2)転倒予防・環境整備
室内外の滑りやすい床・段差・手すりの未設置・照明不良などを改善。
高齢者ではバランス能力・筋力低下が転倒の原因になるため、転倒リスク評価・理学療法による予防も有効。
足元をすっきりさせ、適切な履物を使用する。
夜間にトイレに起きる場合など、照明・手すりを確認しておく。
8.高齢者・骨粗鬆症との関連
高齢化社会において、特に高齢女性において大腿骨頸部骨折は重大な課題です。
高齢者では転倒リスク・骨質低下・筋力低下・複数薬の内服・認知症・運動器障害などが重なり、骨折の発症率・予後ともに悪影響を受けやすい。
社会では、年間10万件以上の「大腿骨近位部骨折(頸部+転子部)」が発生しているというデータもあります。
骨折がきっかけとなって「寝たきり」「要介護」「閉じこもり」「認知機能低下」を引き起こすケースもあり、単なる骨折以上に“人生の転機”となることがあります。
そのため、高齢者では骨粗鬆症の早期発見・転倒予防・運動機能維持が、骨折リスク低減および骨折後の回復促進にとって極めて重要です。
9.まとめ
大腿骨頸部骨折は、単なる骨のひび・折れとして軽視できない疾患であり、特に高齢者においては“人生を変える”重大な出来事となりえます。
以下、ポイントを整理します。
高齢・骨粗鬆症・転倒というリスク因子が重なると発症しやすい。
症状としては股関節・大腿部の激痛・立てない・歩けないという所見が典型的。
診断にはX線・CT・MRI・骨密度などの総合的な評価が必要。
治療は速やかな手術+リハビリ+骨粗鬆症対策が鍵。保存療法のみでは機能低下・寝たきりリスクが高まる。
合併症・予後では骨頭壊死・偽関節・歩行不能・死亡・要介護移行が問題。
予防としては、骨密度維持・転倒予防・運動・環境整備が重要。
医療・社会的観点から、早期診断・治療・地域連携・リハビリ支援が求められています。
大阪府箕面市のとくやま鍼灸接骨院では、痛みの程度、部位、痛み方によって、その方に合わせたの施術を受けることができます。
電話、WEB、LINEからでも簡単にお問い合わせや予約を行うことができます。
肩こりや腰痛が治らないと悩みを抱えている方はぜひお気軽にお問合せください!
とくやま鍼灸接骨院